您现在的位置:首页>小儿其他沙门菌感染
-
-概述
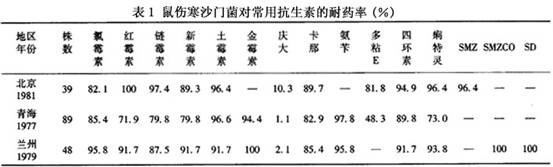
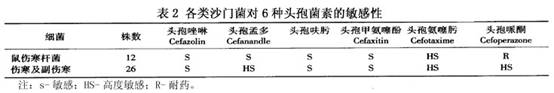
疾病概述:小儿其他沙门菌感染(salmonellosis)是指伤寒、副伤寒甲、乙、丙以外的沙门菌感染,亦称非伤寒沙门菌感染。其临床表现复杂多样。近年来伤寒与副伤寒发病率已有明显下降,而一些非伤寒沙门菌感染则有上升趋势,其中鼠伤寒沙门菌感染尤为明显。自1979年青海儿童医院报道鼠伤寒沙门菌感染以来,由西到北,由北到南,国内已有许多医院报道院内发生鼠伤寒沙门菌感染暴发流行。多侵犯2岁以内多病体弱的婴儿,尤其是新生儿。该病特点是病情重,合并症多,病死率高,有时被迫不得不关闭病房,成为当前儿科及产科婴儿室众所关注的问题。
-
-预防
预防:鼠伤寒是目前胃肠道传染病中最严重的疾病之一。必须采取严密的消毒、隔离等预防措施。1.有疫情观念 首先要有疫情观念,保持高度警惕性。2.严密隔离措施 对疑似病例立即采取严密隔离,隔离室内医护人员最好有专人负责。穿隔离衣、鞋,检查完1个病人之后用流动水洗手,或用2‰过氧乙酸或“84”液洗手。非隔离室人员进出必须遵守消毒隔离规则。所有用过的物品未经消毒处理不得拿出。教育卫生员拖把、抹布要单用单消毒。3.病室做好终末消毒 一般儿科病房发现鼠伤寒病例后,最好暂停收容3岁以下婴儿,全部病室作终末消毒。室内墙壁、地面用“84”液或2‰过氧乙酸液喷雾。用乳酸或过氧乙酸烟熏消毒。病室内一切设备如床架、窗台、桌椅、水龙头、暖气片、听诊器每天用2‰过氧乙酸擦拭。每月彻底大扫除1次。4.常规消毒 尿布用漂白粉或2‰过氧乙酸浸泡后再常规消毒,床垫、被服应用环氯乙烷烟熏消毒或2‰过氧乙酸喷雾后日晒消毒。用过的奶具、饭碗用2‰过氧乙酸浸泡后再常规消毒。5.避免传染扩散 取消陪住,以免传染扩散。必须喂母乳者,母应穿隔离衣,执行隔离规则。6.避免传染源 带菌者的发现与处理:产妇入院前有腹泻者,应查粪便除外鼠伤寒。病房工作人员应定期作大便培养,发现带菌者及时调离婴儿病房,经治疗大便阴转后再回婴儿病房工作。
- +流行病学
- +病因
- +发病机制
- +临床表现
- +并发症
- +实验室检查
- +其他辅助检查
- +诊断
- +鉴别诊断
- +治疗
- +预后
机构解读
请给以上评星