临床表现:
从感染HIV到发展为艾滋病,可大致分为急性HIV感染、无症状HIV感染和艾滋病三个阶段。
1. 急性HIV感染 通常发生在接触HIV后1~2周左右,HIV大量复制而CD4+T淋巴细胞急剧下降,造成50%~70%的感染者出现HIV病毒血症和免疫系统急性损伤。主要表现为发热、乏力、咽痛及全身不适症状(类似于上呼吸道感染),少数患者可有头痛、皮损、脑膜脑炎或急性多发性神经炎;体检可有颈、枕、腋部淋巴结肿大及肝脾肿大。上述表现多在1个月内消失。
由于HIV主要侵犯CD4+T淋巴细胞,因此部分患者出现CD4+T淋巴细胞明显减少,而同时CD8+T淋巴细胞增加;有时CD4+T淋巴细胞数可以在正常范围,但CD8+T淋巴细胞明显增加而导致CD4+/CD8+T淋巴细胞比例倒置。周围血淋巴细胞中可培养出HIV病毒,血清中可测出P24抗原,感染后抗P24抗体可持续阴性达2~3个月,这一时期又称“窗口期”。随着抗体的出现,病情稳定,病毒复制明显减少,CD4+T淋巴细胞数可以在未经治疗的情况下恢复到正常的范围,CD4+/CD8+T淋巴细胞比例也可以恢复正常水平。
2. 无症状HIV感染 可由原发HIV感染或急性感染症状消失后延伸而来,短至数月,长至20年,平均8~10年。临床上没有任何表现,部分患者可出现持续性淋巴结肿大并维持相当长的时间,也有些可以发展为AIDS。此期感染者血清中能检出HIV以及HIV核心蛋白和包膜蛋白的抗体,具有传染性。
3.艾滋病 患者有发热、腹泻、体重下降、全身浅表淋巴结肿大,常合并各种条件性感染(如口腔念珠菌感染、卡氏肺囊虫肺炎、巨细胞病毒感染、疱疹病毒感染、弓形体病、隐球菌脑膜炎、肺结核)和肿瘤(如卡波西肉瘤、淋巴瘤等),部分中青年患者可出现痴呆。卡氏肺囊虫肺炎或中枢神经系统的感染是多数艾滋病患者死亡的直接原因。未经治疗者在进入此期后的平均生存期为12~18个月。
HIV感染的皮肤表现:
90%的HIV感染者或艾滋病患者在病程中发生皮肤黏膜病变,可表现为感染性皮损、非感染性皮损和皮肤肿瘤。
1. 非感染性皮肤损害 皮损多形性,可类似于脂溢性皮炎、鱼鳞病、毛发红糠疹、银屑病等,但通常病情更为严重。此外还可出现特应性皮炎、光敏性皮炎、玫瑰糠疹、荨麻疹、多形红斑及痤疮样皮损。
2. 感染性皮肤损害 表现为各种病原微生物的感染,但病情较一般患者严重。
(1) 带状疱疹:累及范围常较大,可出现水疱、大疱、血疱,疼痛剧烈,极易继发细菌感染,可引起脑炎、肺炎,甚至死亡。
(2) 单纯疱疹:常复发频繁,皮损分布呈局限性或播散性,表现为持续性口腔、生殖器、肛周重度疱疹,可长期不愈并形成深溃疡。
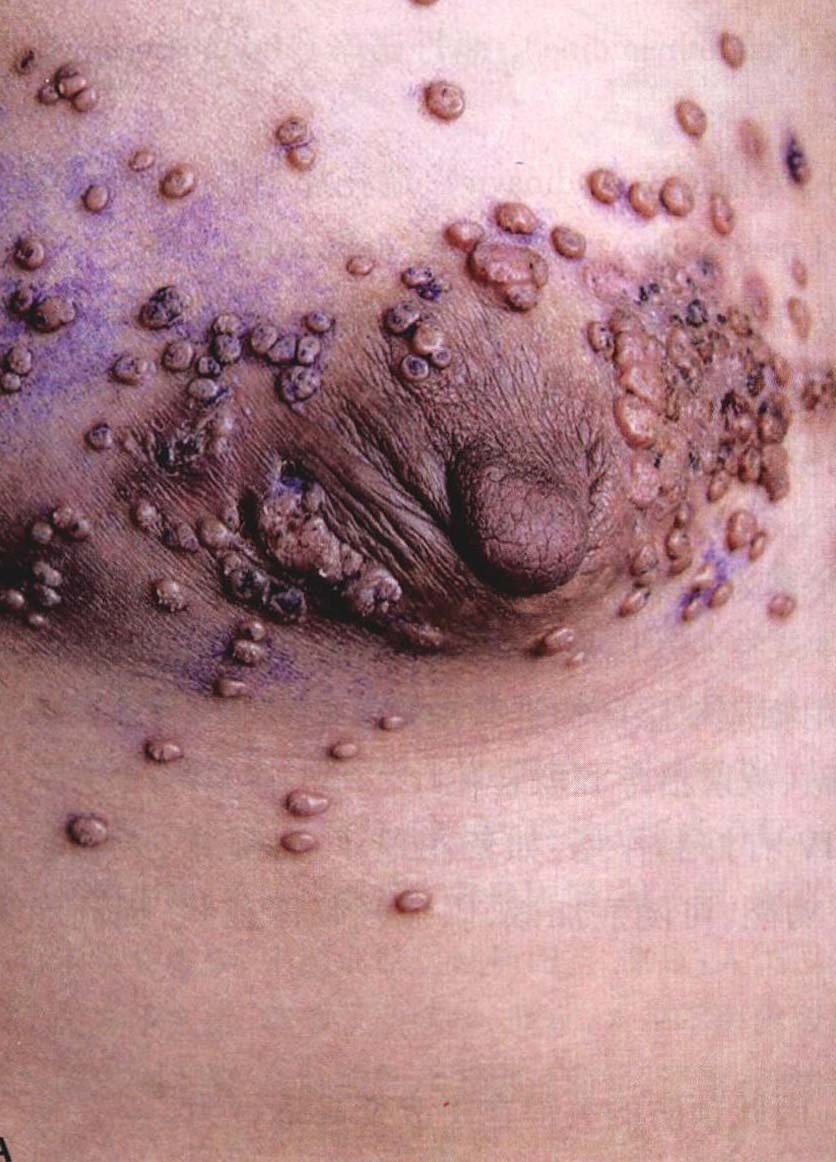
(3) 疣:可表现为寻常疣、扁平疣、传染性软疣(图28-10A)等,男性同性恋患者的肛周、直肠部常有尖锐湿疣。
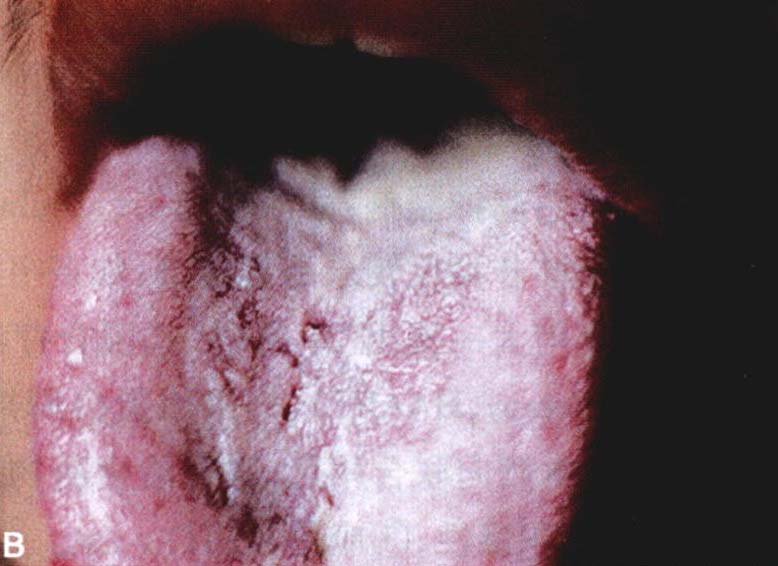
(4) 真菌感染:鹅口疮是免疫缺陷最早出现的症状(图28-10B),此外常出现较严重的浅表真菌感染(如泛发性体股癣、手足癣和多发性甲癣等),有时表现不典型,需做真菌镜检和培养;10%~13%艾滋病患者可发生隐球菌感染,常表现为疱疹样皮损,中枢神经系统易受累。
(5) 细菌感染:表现为毛囊炎、多发性皮肤脓肿或疖。
3. 皮肤肿瘤
(1) 卡波西肉瘤(Kaposi sarcoma):常见于鼻尖、口腔黏膜、躯干、四肢等处;皮损开始为粉红色斑疹,长轴与皮纹方向一致,以后颜色变暗,形成淡紫色或棕色的斑疹或斑块,最后变为出血性皮损和结节(图28-10C)。
(2) 淋巴瘤:皮损无特异性,可为丘疹或结节,诊断主要依靠病理检查。
(3) 恶性黑色素瘤:中老年人多发,一般可以较早出现转移。
(4) 鳞状细胞癌:艾滋病患者发生的鳞状细胞癌进展较快,病变可侵及结缔组织、软骨和骨膜,或转移到附近的淋巴结、内脏。
图28-10 艾滋病皮肤表现
A:多发性传染性软疣;B:鹅口疮;C: Kaposi肉瘤