诊断:
1.常规物理诊断
(1)听诊:心律失常的70%可通过听诊发现。如能有序地注意其频率与节律的变化,则能做出初步判断。例如过早搏动,可听到提前的心脏搏动和代偿性间歇。如阵发性室上速,可听到快速而规律的心脏搏动;而心房颤动则听到杂乱无章的心脏搏动,无论是强度、频率、节律,均无章可循。总之,心脏听诊既是内科医生的基本功,亦是临床发现心律失常的重要方法。
(2)颈静脉波动:一过性过度充盈的颈静脉犹如“搏动”样波动,是观察和诊断某些心律失常的重要方法。如完全性房室传导阻滞时,可见颈静脉的“搏动”,并可听到“炮击音”;心房颤动则可见强度不一、毫无规律的颈静脉充盈波。
2.常规心电图 常规12导联心电图是诊断心律失常最基本的方法。亦是最可靠的方法。一般接近97% 的心律失常均在心电图有所发现。
一般常规12导联心电图,多选择Ⅱ导联和V1导联做较长时间(大于1min)的描记,以发现心律失常。一般规律是:
(1)对常规12导联心电图做一浏览,观察该图是否是可供诊断的心电记录,否则要重新描记。
(2)根据P波的形态特征确定其节律。
(3)测定P-P或R-R间期:计算心房率或心室率有无心动过速或过缓,以及心律不齐。
(4)观察各导联的P波、QRS波群、ST段和T波形态特征,以便进一步分析。
(5)测量P-R间期和Q-T间期。
(6)比较P-P间期和R-R间期:寻找心房律和心室律的关系。有无提前、错后以及不整的P波或QRS波群,以判定异位冲动的来源或心脏传导阻滞的部位。
将上述资料结合其他临床资料如年龄、临床特征、用药情况等进行综合分析和判定,必要时还要做出梯形图,进行进一步分析。
(7)梯形图解:梯形图是指在理解心电图所提示的基本规律基础上进行分析和解析。
梯形图的第一条横线代表窦房结(S)、依次代表心房(A)、房室交接区(A-V)和心室(V)。其中黑圆点代表激动的起源,直线代表激动下传,“Y”代表传导受阻。
3.动态心电图(dynamic electrocardiogram DCG) DCG是在便携式记录装置记录24~72h日常生活情况下的心电变化回放至计算机分析处理后的心电图。它弥补了常规心电图时间受限的缺点,还能捕捉偶发的心律失常。
(1)DCG的正常范围。
①心率(bpm)范围:69~89次/min;醒时最高心率:100~182次/min;醒时最低心率:45~75次/min;睡时最高心率:65~120次/min;睡时最低心率:40~66次/min。
②心律。
A.窦性心动过速、过缓或不齐。
B.房性期前收缩<20次/24h、无房性心动过速、心房扑动或心房颤动。
C.房室传导阻滞:睡眠时可出现一度或二度Ⅰ型房室传导阻滞。
D.不出现缺血性ST-T改变。
(2)DCG诊断价值:
①发现常规心电图所不能发现的心律失常:一般心律失常多为阵发一过性或间歇发作。特别是在夜间发作者常规心电图更难以捕捉。因DCG可行24~72h监测,故可提高对各种心律失常的检出率。DCG可对心律失常做出准确的判定和分析。并使心律失常的规律性表现得以展现,为临床诊断提供有力的证据。
②提供心律失常的诊断依据:室性心律的分级(Lown)(表1)。
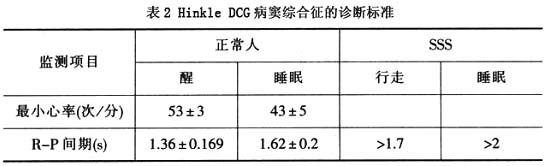
(3)Hinkle:DCG对病窦综合征(SSS)的诊断标准见表2。
4.根据常规心电图及其他心电学检查结果可以明确诊断心律失常,但还须进一步心电图鉴别诊断及分类。
心律失常的分类:由于心律失常发生的病理基础、发生机制、出现部位和心脏频率的不同,有多种分类方法,主要有以下几种:
(1)按频率分类:临床上常用有快速心律失常和缓慢心律失常,也包括频率正常的心律失常。这种心律失常的分类方法的优点是比较简单,而且可以指导治疗方法的选择。
(2)按部位分类:这种分类是以心律失常在心脏的发生部位为依据,可以反映心律失常发生的部位和初步判别心律失常的危险性,一般讲,室性心律失常危险性较大,房性心律失常危险性相对较小。根据该分类原则,可划分为窦性心律失常、房性心律失常、房室交接区心律失常和室性心律失常等。
(3)按机制分类:如果窦房结产生激动的情况异常,或者激动发自窦房结以外的异位起搏点,可产生激动起源相关的心律失常。心脏起搏点产生的激动沿着正常的传导系扩布整个心脏,出现一次心脏搏动。假如激动传导缓慢或阻滞,或者沿着异常传导途径传导也会引起心律失常。因此,按心脏激动的起源和传导异常来划分心律失常,可以反映心律失常的发生机制和性质。按发生原理进行分类较为适宜。
①激动形成异常:
A.窦性心律失常:分为窦性心动过速、窦性心动过缓、窦性心律不齐、窦性停搏。
B.异位心律:分为被动性异位心律和主动性异位心律。
a.被动性异位心律:指当窦房结功能低下或受抑制时,在窦性心律缓慢的情况下发生的异位心律。
逸搏(房性、交接性、室性):1次异位心律取代了正常心律。
逸搏心律(房性、交接性、室性):3次以上的异位心律取代了正常心律。
b.主动性异位心律:当异位心律的频率超过正常心律时,则取而代之。
过早搏动(房性、交接性、室性)。
阵发性心动过速(房性、交接性、室性)。
心房扑动、心房颤动、心室扑动、心室颤动。
②激动传导异常:
A.生理性传导阻滞:干扰与脱节。系当两个不同的激动在心脏某处相遇,值该处心脏处于不应期,结果两个激动的传导都被遏止。这种传导阻滞属于生理性的传导阻滞。
B.病理性传导阻滞:系指激动在心脏某处发生了传导障碍。包括窦房传导阻滞、房内传导阻滞、房室传导阻滞、室内传导阻滞(左、右束支传导阻滞及分支阻滞)。
C.房室间传导途径异常:系房室间有异常的传导束或旁路存在,如预激综合征等。
5.心律失常诊断程序
(1)详尽询问病史。
(2)认真观察颈静脉和心脏搏动状况。
(3)仔细听诊以发现心律特征。
(4)及时进行常规心电图检查(长Ⅱ、长V1导联不少于30s)。
(5)必要的其他检查(DCG,食管调搏等)。
(6)综合分析后,得出正确诊断。