治疗:
1.孕期管理
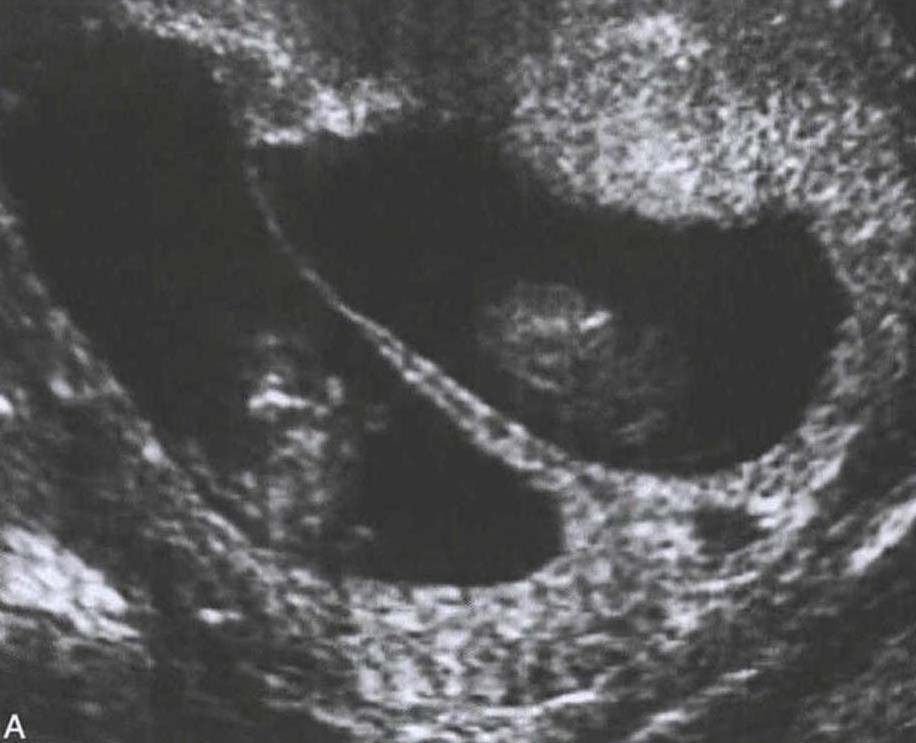
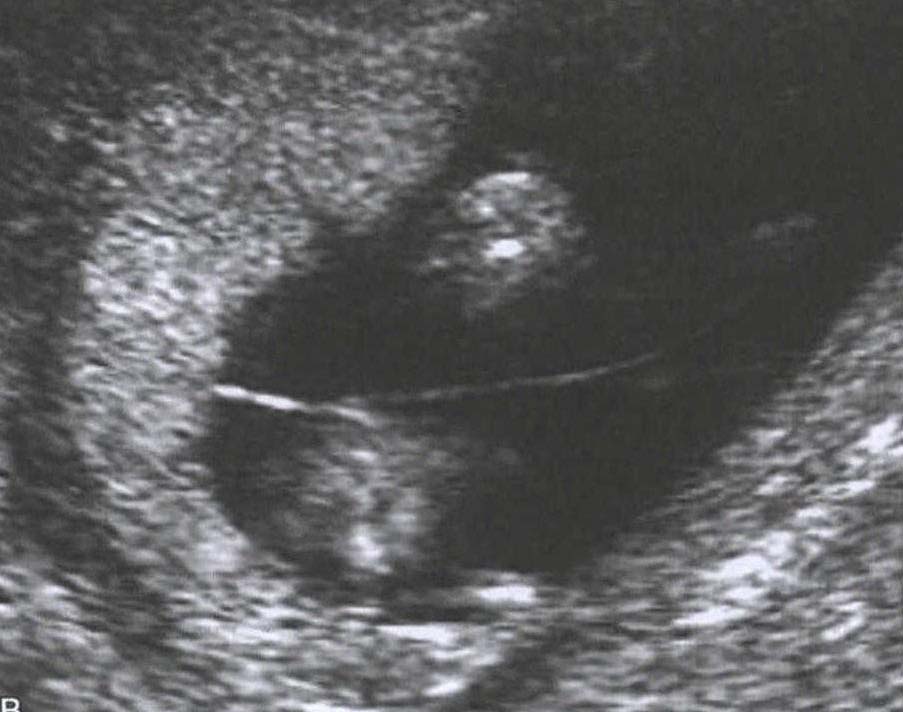
(1) 绒毛膜性的判定和核实孕龄双胎的预后取决于绒毛膜性,故早孕期超声检查判断绒毛膜性显的至关重要。建议所有诊断双胎妊娠的孕妇均应在孕14周前通过超声检查孕囊的个数和双胎峰的出现,准确判断绒毛膜性。
尽管早孕期和中孕期超声推算孕龄的准确性相似,但还是推荐使用早孕期B超来推算预产期。没有充分的证据推荐使用哪个胎儿(当胎儿大小不一致时)来决定双胎的预产期。但是,为避免漏诊早期的一胎胎儿宫内生长受限,大多数专家同意临床医生应根据大胎儿来推算孕龄。
(2) 产前非整倍体筛查及结构筛查双胎妊娠的非整体筛查策略与单胎不一样,不建议单独使用生化血清学方法对双胎妊娠进行唐氏综合征发生风险的筛查。可以考虑早孕期血清学+NT+年龄联合筛查,在假阳性率为5%的情况下,此筛查策略非整倍体的检出率单胎为89%,DCDA为86%,MCDA为87%。目前由于缺乏大样本的研究,非侵入性产前筛查(NIPT)应用于双胎产前筛查仍然不确定其准确性。ACOG仍不建议NIPT应用于双胎妊娠的产前筛查。建议在孕18~24周进行双胎妊娠的超声结构筛查。
(3) 孕期超声检查的频率和内容建议双胎妊娠早孕期建卡登记,孕14周前超声确定绒毛膜性,孕11~14周NT检查联合孕妇年龄、血清学指标行非整体筛查,孕20~24周超声结构畸形筛查,同时测量宫颈长度。双绒双胎孕24周后每4周超声检查一次,监测胎儿生长发育、羊水量和脐动脉多普勒血流。单绒双胎自孕16周起,每2周超声检查一次,内容包括胎儿生长发育、羊水量、脐动脉多普勒血流和大脑中动脉血流峰值。
(4) 妊娠期处理及监护
1) 营养指导,补充含一定叶酸量的复合维生素,纠正贫血,适当补充铁及钙剂,合理饮食,保证胎儿生长所需的足够营养。
2) 防治早产,合理应用宫缩抑制剂。双胎孕妇应增加休息时间,减少活动量。34周前如出现宫缩或阴道流液,应住院治疗,给予宫缩抑制剂。孕期可行阴道超声检查了解宫颈内口形状和宫颈管长度,预测早产的发生。双胎妊娠的糖皮质激素促进胎肺成熟方案与单胎妊娠相同。
3) 防治母体妊娠期并发症,妊娠期注意血压及尿蛋白变化,及时发现和治疗妊娠期高血压疾病。重视孕妇瘙痒主诉,动态观察孕妇血胆汁酸及肝功能变化,早期诊断和治疗妊娠肝内胆汁淤积症。
4)定期监测胎心、胎动变化,可自孕33周起,每周行NST检查。
5) 妊娠晚期通过腹部触诊和B超检查确定胎位,帮助选择分娩方式。
2.终止妊娠时机及指征
(1)终止妊娠时机:对于双胎终止妊娠时机选择,目前仍有不同观点。多数专家认为,对于无并发症及合并症的双绒毛膜双胎可期待至孕38周时再考虑分娩。对于无并发症及合并症的单绒毛膜双羊膜囊双胎可以在严密监测下至妊娠37周分娩。单绒毛膜单羊膜囊双胎的分娩孕周多为32~34周。复杂性双胎(如双胎输血综合征、选择性生长受限及贫血多血质序列等)需要结合每个孕妇及胎儿的具体情况制定个体化的分娩方案。
(2)终止妊娠指征:①单绒毛膜双胎出现严重的特殊并发症,如TTTS、sFGR、TAPS等,为防止一胎死亡对另一胎产生影响;②母亲有严重并发症,如子痫前期或子痫,不能继续妊娠时;③预产期已到但尚未临产,胎盘功能减退者。
3.分娩期处理及产后观察
(1) 分娩方式的选择:无合并症的单绒毛膜双羊膜囊双胎及双绒毛膜双羊膜囊双胎可以选择阴道试产。双胎计划阴道分娩时,第二胎儿的胎方位不作为分娩方式选择的主要依据,具体为:①胎方位为头-头位,可以阴道试产;②第一胎为头位、第二胎儿为臀位且估计体重介于1500~4000g时,可进行阴道试产;第二胎儿估计体重1500g以下时,仍无充分证据支持哪种分娩方式更为有利;③双胎体重不一致并不能作为剖宫产的指征。
剖宫产指征:①第一胎儿为肩先露、臀先露;②联体双胎孕周>26周;③单胎妊娠的所有剖宫产指征,如短期不能阴道分娩的胎儿窘迫、严重妊娠并发症等;④单绒毛膜单羊膜囊双胎。
(2)产程处理:宫缩乏力时可在严密监护下给予低浓度缩宫素静脉滴注加强宫缩;第一产程全程严密观察胎心变化和产程进展;第二产程行会阴侧切,当第一胎儿娩出后,立即用血管钳夹紧胎盘侧脐带,防止第二胎儿失血。助手在腹部协助固定第二胎儿为纵产式,定时记录胎心和宫缩,及时阴道检查了解胎位,注意有无脐带脱垂或胎盘早剥。如无异常,尽快行人工破膜,必要时静脉滴注低浓度催产素加强宫缩,帮助胎儿在半小时内娩出。若发现脐带脱垂、胎盘早剥、第二胎横位,应立即产钳助产、内倒转术或臀牵引术等阴道助产术,甚至是剖宫产术,迅速娩出胎儿。产程中注意补充产妇高热量、易吸收的食物或饮品,使产妇有足够的体力完成分娩。
(3)产后观察:无论阴道分娩还是剖宫产,均需积极防治产后出血,常规临产后备血,第三产程建立静脉通路。注意观察生命体征、子宫收缩和阴道出血量,加强宫缩剂的应用。
4.双胎常见胎儿并发症的处理
(1) 双胎体重生长不一致(sFGR)
1)一般处理:同单胎FGR一样,首先需寻找原因,包括:①详细的结构超声扫描;②查找病毒感染(巨细胞病毒、风疹病毒和弓形虫);③建议羊水穿刺排除染色体异常;④MCDA的sFGR主要原因是胎盘和血管的分配不均。双胎体重生长不一致时,需加强超声监测:①胎儿生长发育和羊水量,每2周1次;②脐动脉和大脑中动脉多普勒血流监测,DCDA每2周一次,MCDA每周一次;③如果脐动脉多普勒血流异常,加做静脉导管和脐静脉血流,目的是尽量延长孕龄至新生儿能存活,同时避免一胎胎死宫内,导致存活胎严重的后果。估计医源性早产,应用糖皮质激素促胎肺成熟。
2) 双绒毛膜双胎:双绒毛膜双胎体重生长不一致对围产儿的预后无明显影响。终止妊娠的时机:①由双胎中FGR胎儿发生胎窘时决定何时干预,并计划相应的胎儿监护;②一般不建议32~34周前分娩;③在严重的早期生长差异双胎中,推荐以FGR胎儿自然死亡为代价,不干预从而最大化适于胎龄儿的生存机会。
3) 单绒毛膜双胎:单绒毛膜双胎体重生长不一致的处理比较棘手,根据脐动脉多普勒血流的异常分为3型,终止妊娠的时机:①Ⅰ型:FGR胎儿脐动脉血流多普勒波形正常。预后最好,存活率90%以上。如宫内监测良好,建议34~35周终止妊娠。②Ⅱ型:FGR胎儿脐动脉舒张末期血流持续性消失或反流。预后最差,任何一胎发生胎死宫内的风险高达29%。一般建议30周左右选择性终止妊娠。③ Ⅲ型: FGR胎儿脐动脉舒张末期血流间断性消失或反流。自然预后比Ⅱ型好,但FGR胎儿发生不可预测的宫内死亡和大胎儿出现脑损伤的几率升高。建议32~34周选择性终止妊娠。
(2) 双胎输血综合征(TTTS)
1) TTTS Quintero分期:分为5期:Ⅰ期:羊水过多/过少,供血儿膀胱可见;Ⅱ期:观察60分钟,供血儿膀胱缺失;Ⅲ期:任何一个胎儿出现多普勒血流异常,如脐动脉舒张期血流缺失或倒置,大脑中动脉血流异常或静脉导管反流;Ⅳ期:任何一个胎儿水肿;Ⅴ期:双胎之一或双胎死亡。
2) 处理原则:①Ⅰ期:可行保守治疗并加强监测,每周随访一次超声,内容包括:羊水量,供血儿膀胱,脐动脉多普勒血流。也可考虑行胎儿镜胎盘血管交通支激光凝固术。一项针对TTTS Ⅰ期治疗的系统综述显示:激光治疗和保守治疗两组的总生存率相近(85%和86%),羊水减量组稍低(77%)。②Ⅱ期及以上:首选胎儿镜胎盘血管交通支激光凝固术。如果不能行激光治疗,可以行连续的羊水减量。
3)预后:TTTS如果不治疗,90%胎儿会死亡,存活的新生儿发病率为50%。激光治疗后,60%~70%两个胎儿存活,80%~90%最起码一胎存活。平均分娩孕周为33~34周。
(3)双胎贫血-红细胞增多症系列:没有很好的治疗方法,有以下几种治疗方案:①宫内输血(供血儿)+部分换血(受血儿);②胎儿镜胎盘血管交通支激光凝固术;③选择性减胎,首选射频消融术,还可以运用脐带结扎术,双极电凝脐带术;④分娩,产后治疗。
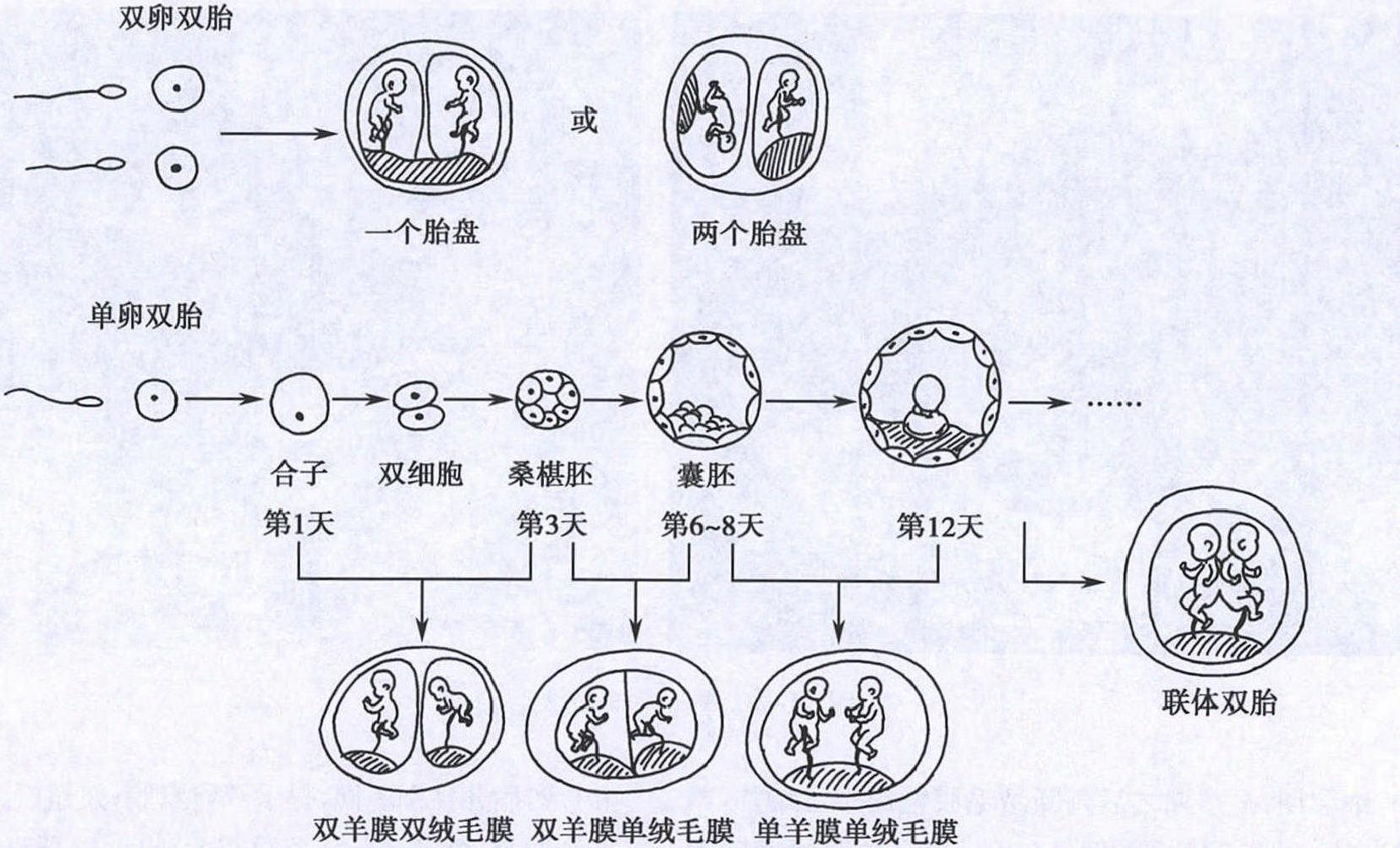 图1 双胎发生及类型(1) 双绒毛膜双羊膜囊双胎(dichorionic diamnionic,DCDA):在受精后72小时内分裂,形成两个独立的受精卵、两个羊膜囊,羊膜囊间隔有两层绒毛膜、两层羊膜,胎盘为两个或融合为一个。此种类型占单卵双胎的30%左右。(2)单绒毛膜双羊膜囊双胎(monochorionic diamnionic,MCDA):受精卵在受精72小时后至8天内分裂,胚胎发育处于囊胚期,即已分化为滋养细胞,羊膜囊尚未形成。胎盘为一个,两个羊膜囊,羊膜囊间隔只有两层羊膜。此种类型占单卵双胎的68%。(3) 单绒毛膜单羊膜囊双胎(monochorionic monoamnionic,MCMA):受精卵在受精后9~13天分裂,此时羊膜囊已形成,故两个胎儿共存于一个羊膜腔内,共有一个胎盘。此种类型占单卵双胎的1%~2%。(4)联体双胎(conjoined twins):受精卵在受精13天后分裂,此时原始胚盘已形成,机体不能完全分裂成两部分,导致不同形式的联体双胎。寄生胎也是联体双胎的一种形式,发育差的内细胞团被包入正常发育的胚胎体内,常位于胎儿的上腹部腹膜后,胎体的发育不完整。联体双胎的发生率为单卵双胎的1/1500。
图1 双胎发生及类型(1) 双绒毛膜双羊膜囊双胎(dichorionic diamnionic,DCDA):在受精后72小时内分裂,形成两个独立的受精卵、两个羊膜囊,羊膜囊间隔有两层绒毛膜、两层羊膜,胎盘为两个或融合为一个。此种类型占单卵双胎的30%左右。(2)单绒毛膜双羊膜囊双胎(monochorionic diamnionic,MCDA):受精卵在受精72小时后至8天内分裂,胚胎发育处于囊胚期,即已分化为滋养细胞,羊膜囊尚未形成。胎盘为一个,两个羊膜囊,羊膜囊间隔只有两层羊膜。此种类型占单卵双胎的68%。(3) 单绒毛膜单羊膜囊双胎(monochorionic monoamnionic,MCMA):受精卵在受精后9~13天分裂,此时羊膜囊已形成,故两个胎儿共存于一个羊膜腔内,共有一个胎盘。此种类型占单卵双胎的1%~2%。(4)联体双胎(conjoined twins):受精卵在受精13天后分裂,此时原始胚盘已形成,机体不能完全分裂成两部分,导致不同形式的联体双胎。寄生胎也是联体双胎的一种形式,发育差的内细胞团被包入正常发育的胚胎体内,常位于胎儿的上腹部腹膜后,胎体的发育不完整。联体双胎的发生率为单卵双胎的1/1500。