临床表现:
1.临床表现
(1)精神发育迟滞(mental retardation):这是一种综合征,是精神疾病的专用术语。它的诊断标准为:起病于18岁以前;智商低于70;不同程度的社会适应困难。地克病的精神症状实际上属于精神发育迟滞,一般IQ小于50属克汀病,而50~69属亚临床型克汀病。智力落后是地克病的主要特点,严重者为白痴、生活不能自理;轻者可以劳动,但不能从事技术性劳动;亚临床型克汀病(亚克汀)小学都难以毕业。黏肿型克汀病的智力障碍比神经型轻一些,显示思维缓慢,智商略高于神经型,但就精神发育迟滞而言,两型克汀病无本质区别。
(2)聋哑(deaf-mutism):听力和言语障碍十分突出。对承德80例地克病的统计:95%有听力障碍,其中全聋占26.2%;97.5%有言语障碍,其中全哑占46.3%。补碘或给予甲状腺片治疗后,听力略有改善,以黏肿型明显,这可能与内耳的黏液性水肿的改善有关。
(3)斜视(squint):这是脑神经受损所致,在神经型克汀病中更多见,为共向性斜视或瘫痪性斜视。
(4)神经-运动功能障碍:运动功能障碍是由于神经系统受损所造成的,总的讲,神经型的神经损伤和运动障碍比黏肿型更突出、更明显。
锥体系病变:以下肢表现最为突出,肌张力增强,腱反射亢进,出现病理反射(如:Babinski征、Gordon征、Chadock征、Hoffmann征阳性),严重者下肢呈痉挛性瘫痪(spastic diplegia)。以承德80例克汀病统计,有运动障碍者达76.2%。这种以运动神经受损为主要特征者还可以有特殊步态,步态不稳、拖步、鸭步,有的因瘫痪的肌肉张力不平衡而造成畸形,如踝关节下垂、两腿呈剪刀状,严重者不能站立,只能在地上爬行。
锥体外系病变:肌肉强直以四肢的屈肌为主,以近侧端(肩部和髋部)更明显,呈轻度屈曲前倾姿态,做被动运动时显示强直,类似帕金森病的表现,但没有阵挛。有的患者还表现出额叶抑制释放现象,如吸吮反射和眉间敲击反射阳性。
(5)甲状腺肿:多见于神经型克汀病,甲状腺肿的患病率为12%~66%,多为轻度肿大;黏肿型克汀病很少有甲状腺肿,甲状腺大多萎缩或很小,有的完全萎缩,这种病人往往需甲状腺素替代治疗。
(6)生长发育落后:体格发育迟滞或落后是由于甲减所致,主要表现为:
①体格矮小:缺碘愈严重,体格短小愈明显。其中黏肿型克汀病更明显,许多病人成年后也只有1.2~1.4m高。神经型患者多呈发育迟缓,但最终可能或接近正常。体格矮小以长骨发育障碍为特征,因此病人下部量小于上部量,身长小于指间距。黏肿型病人四肢短,颈短,手指、足趾短更明显。
②性发育落后:神经型患者较轻,表现为外生殖器及第二性征发育迟缓,月经初潮晚,但以后性发育仍能接近成熟,多数可结婚生育。只要碘缺乏得以纠正,所生子女可以完全正常。黏肿型克汀病性发育落后十分显著,第二性征发育很差。男性无胡须、无阴毛、腋毛,男性体征不突出;女性乳房发育差,无阴毛和腋毛。生殖器多呈儿童型,男性睾丸小、隐睾;女性常表现原发性闭经,即使有月经也不规则,量少。黏肿型病人多不能生育。
③克汀病面容:由于甲减,面部五官发育落后,严重者呈胚胎期样面容。典型的面容包括有:头大、额短、脸方;眼裂呈水平状,眼距宽;塌鼻梁、鼻翼肥厚、鼻孔朝前;唇厚舌方,常呈张口伸舌状,流涎;耳大,耳壳特别软,鼻软骨亦软;头发稀疏、皮肤干燥无光泽;表情呆滞,或呈傻像或傻笑(图3)。
④婴幼儿时期生长发育迟滞:前囟闭合晚;出牙迟,牙质不良;开始坐、站、走的时间明显晚于同龄儿童;骨X线检查发现骨龄落后。
(7)甲状腺功能减退:主要见于黏肿型病人,神经型则不明显,主要表现为:
①黏液性水肿,非指凹性水肿,皮肤松弛、弹性差,水肿组织常呈块状,多分布于颈部、腹部、腰臀部、面部及四肢。
②肌肉发育差、松弛、无力,常伴有脐疝、腹壁疝或腹股沟疝。
③皮肤粗糙、干燥、指甲薄而软;皮肤黏膜常呈灰白色,汗少,皮脂腺分泌物少。
④严重者体温低、怕冷,血压、脉搏、呼吸均低于正常;进食少,多有便秘;跟腱反射松弛时间延长。
⑤精神萎靡,动作迟钝,无表情或表情淡漠。
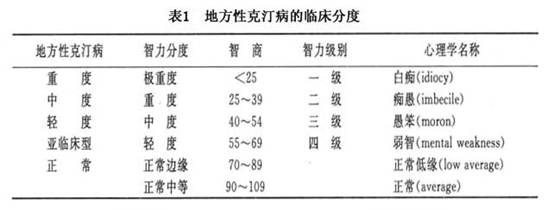
2.临床分度 地克病就临床表现分为重、中、轻三度,极轻型的属亚克汀,这种分类主要是依照精神发育迟滞的分度方法(表1)。
这种分度方法主要是以智商来划分等级。除此之外,还应根据病人的临床表现加以综合考虑为主。以6个方面的能力来综合判断,它们是:生活能力、劳动能力、语言理解、运算能力、言语能力及听力。
重度:没有基本生活能力,大小便不能自理,不能自己穿衣、吃饭;不能从事劳动;不理解语言;没有数的概念;全哑或仅能简单发音或讲单个字;全聋或在背后1m处大声喊才有反应。
中度:有基本生活能力,如自理大小便,能穿衣、吃饭;参加简单劳动;仅能理解单词或简单的话;只能做简单的加减法或实物的加减运算;仅能说简单的几个字(“半语子”);在背后1m处,普通声音说话可以听见。
轻度:能独立自理日常生活,但有困难需他人帮助;从事一般的家务活或田间粗活;能听懂简单话,但理解有困难;抽象运算困难;可以讲简单句子,但语言不清楚;一般话能听得见,背后1m处小声说话可以听见。
3.临床分型 根据病人的临床表现,将地克病分为以下3型:
(1)神经型:这是最常见的类型,中国和世界上绝大多数的克汀病为神经型。以明显的智力低下和神经综合征(听力、言语和运动神经障碍)为主要表现。主要特点是智力落后和神经损伤综合征,即以神经受损伤为主。病人主要表现为严重的智力落后;聋哑;神经损伤而表现运动功能障碍(如髋、膝关节弯曲、变形,大腿内收,腱反射亢进,甚至痉挛性瘫痪);骨骼发育落后较轻,身高接近正常;有甲状腺肿,但现症甲状腺功能低下不明显(图1)。
(2)黏液水肿型(简称黏肿型):以黏液性水肿为特点的现症甲状腺功能低下为主要表现(包括体格矮小或侏儒、性发育障碍和克汀病形象)。仅见于南亚部分地区及非洲的扎伊尔等缺碘地区;在我国仅于西北地区,即新疆、青海、甘肃、宁夏及内蒙的部分地区。该型的主要特点是明显的现症甲减,黏液性水肿和生长发育迟滞(侏儒)。骨龄发育明显落后,性发育落后,典型克汀病面容,有智力落后,但较神经型轻(图2)。
(3)混合型:兼具上述两型的主要特点,既有明显的神经损伤,又有明显的现症甲减。但有的更倾向于神经型,有的则倾向于黏肿型多一些。在以黏肿型为主的病区,可以发现较多的混合型,但以神经型为主的病区,混合型较少见。
以上为地方性克汀病的分型标准,但亚临床型克汀病不分型。
为什么在缺碘地区会出现两种不尽相同的克汀病类型呢?这一直是个有争论的问题。黏肿型有别于神经型之处在于:病人的甲状腺功能代偿衰竭或出现萎缩,临床上以甲减为主,其神经损伤较神经型轻。就两型克汀病的发病机制而言,几乎所有人都不怀疑,碘缺乏及其甲减是地克病形成的主要并有决定性意义的因素,但令人费解的是神经型的损伤比黏肿型重,其甲状腺的功能尚完好,有的还有甲肿;而黏肿型神经损伤相对轻,几乎没有甲肿,相反甲状腺变小甚至萎缩。针对两型克汀病的发病机制,有以下几种主要学说。
Delange提出了致甲肿物质学说:这个学说认为还存在一个除缺碘以外的附加因素。这个附加因素损伤了病人的甲状腺功能,代偿不全或代偿衰竭。他在扎伊尔病区发现,凡是在黏肿型克汀病的病区,居民以木薯为主要食物,使体内SCN-升高,SCN-是一种很强的致甲肿物质。这些病人不仅尿碘低而且SCN-升高,尿中I-/SCN-比值明显降低。然而除扎伊尔地区之外,黏肿型分布的地区,如中国,根本不存在SCN-的致甲肿问题。现在发现SCN-主要是降低了甲状腺的摄碘量,在缺碘时,加剧了体内的缺碘状态。因此SCN-可能与胎儿出生后的持续性甲减有关。此外SCN-的作用只有在碘摄入量降低时才变得明显,一旦碘缺乏被纠正,SCN-的致甲肿作用也就变小了或同时被拮抗了。
两型克汀病的发生与胎儿发育时缺碘发生的时期和程度有关:R.Delong则明确指出:神经型克汀病是由于胎儿在妊娠中期(从怀孕的第4个月始)的严重缺碘和甲减所致,是两种甲减联合作用的结果。一是母亲甲减,不能向胎儿提供足够的甲状腺激素;二是有效的胎儿自主甲状腺功能的建立延迟。到了妊娠晚期,由于胎儿甲状腺增生肥大,进行了有效的代偿,故初生儿甲状腺功能可以正常,也没有现症甲减。然后内耳发育障碍,脑发育落后在生后仍表现为不可逆。而黏肿型克汀病的发生,是由于在妊娠中期,母亲甲减不突出,能向胎儿提供较多的甲状腺激素,故胎儿甲减不太严重,故生后聋哑不严重。但在妊娠晚期时,胎儿甲状腺代偿不好,激素产生不足,出现持续性的甲功衰竭,并持续到生后,故表现为黏肿型克汀病。按照这一观点,黏肿型病人的母亲,其甲状腺功能较好,能产生较多的甲状腺激素。但令人遗憾的是,事实上以黏肿型为主的病区,母亲甲减比神经型为主的病区更明显、更严重。Potter的羊模型实验恰恰证实母亲甲减对胎儿脑发育影响不大。一些人群调查资料显示,母亲甲减甚至黏肿,所生的孩子可以完全正常。
Stanbury提出胎儿与母亲竞争碘的学说:当一个甲功健全的母亲甲状腺,在缺碘的条件下,对碘的摄取,其竞争能力显然大于胎儿,所以胎儿神经系统的损伤因严重缺碘而达最高水平,生后表现为神经型并伴有严重聋哑。如果碘摄入量相对较高,或母亲的甲状腺受到某种程度的抑制(如SCN‑)使母亲竞争碘的能力下降,胎儿可能会得到更多的碘,故神经损伤相对轻,也可能没有聋哑。如生后持续缺碘则黏肿变得明显。这个学说没有解释清楚为什么同样缺碘,而新生儿却出现黏肿,也没有说明甲状腺萎缩的原因。
甲状腺自家免疫学说:这个学说集中解释了甲状腺萎缩的原因。从历史上,McCarrison于本世纪初就认为萎缩可能与某些被吸收的毒素有关。DeQuervain和wegelin在尸检中也发现克汀病人的甲状腺有萎缩、淋巴细胞浸润或甲状腺炎的改变。Stanbury最早认为自身免疫机制可能是除碘缺乏以外的附加因素。从1989年到1991年,在中国有3个人相继证实黏肿型克汀病存在自身免疫机制:Boyages在青海,汤特在新疆,禹更生在内蒙低碘地区,在黏肿型克汀病的血液中证实了TGII(甲状腺生长抑制免疫球蛋白)的存在。Boyages还发现,TGII阳性的病人都存在甲状腺萎缩(B超检查)。因此,人们有理由相信TGII是导致甲状腺萎缩的主要原因。由于刘家骝在贵州流产胎儿中已证实胎儿甲状腺肿的存在,故Boyages推测萎缩是在出生后逐渐形成的。目前,我们还无法说明缺碘如何诱发了自身免疫机制,而且无法解释黏肿型克汀病在特定地区的分布。
自由基-甲状腺氧中毒学说:这个学说首先由Dumont和Goyens于1987年提出。他们首次在扎伊尔黏肿型病人发现血硒低、硒依赖型谷胱甘肽过氧化物酶活性(SeGSH-PX)下降。他认为SeGSH-PX下降使自由基清除受阻,而使甲状腺受损,胎儿和婴儿的甲状腺对氧毒物质更敏感,这可能与黏肿型克汀病的甲状腺萎缩有关。1988年,Sugawara在南美病人的甲状腺肿组织中证实,甲状腺超氧化物歧化酶(SOD)活性和浓度均下降。他认为SOD活性下降,使甲状腺长期暴露于氧自由基的损伤下,导致变性。作者在中国的黏肿型克汀病人和动物实验中也发现GSH-PX,SOD活性下降,LPO(脂质过氧化物)升高。但自由基是否会引起甲状腺受损或萎缩,以及通过什么机制发生损伤,这些尚有待于进一步研究。