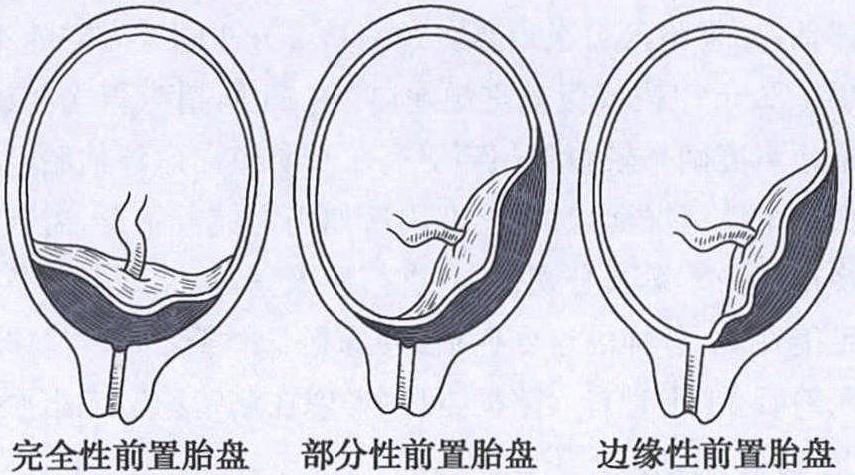
治疗:
治疗原则是抑制宫缩、控制出血、纠正贫血及预防感染,正确选择结束分娩的时间和方法。根据前置胎盘类型、出血量、有无休克及程度、妊娠周数、胎儿是否存活而采取相应的处理。
(一) 期待疗法
适用于出血不多或无产前出血者、生命体征平稳、胎儿存活、胎龄<34周的孕妇。原则是在确保孕妇安全的前提下,继续延长胎龄,以期提高围产儿的存活率。若无阴道流血,在妊娠34周前可以不必住院,但要定期超声检查,了解胎盘与宫颈内口的关系;一旦出现阴道流血,就要住院治疗。期待疗法应在备血、有急诊手术条件下和母儿抢救能力的医疗机构进行,一旦出血增多,应立即终止妊娠。期待疗法具体如下:
1.阴道流血期间绝对卧床休息 左侧卧位,禁止性生活、阴道检查、肛门检查、灌肠及任何刺激,保持孕妇良好情绪,必要时可应用镇静剂地西泮5mg,口服,血止后可适当活动。
2.纠正贫血 视贫血严重程度补充铁剂,或少量多次输血。目标是维持血红蛋白含量在110g/L以上,血细胞比容在30%以上,增加母体储备,改善胎儿宫内缺氧情况。
3.止血 在期待治疗过程中,常伴发早产。对于有早产风险的病人可酌情给予宫缩抑制剂。防止因宫缩引起的进一步出血,赢得促胎肺成熟的时间。β-受体激动剂、钙通道阻滞剂、非甾体类抗感染药、缩宫素受体抑制剂等可以考虑应用。
在使用宫缩抑制剂的过程中,仍有阴道大出血的风险,应做好随时剖宫产手术的准备。值得注意的是,宫缩抑制剂与肌松剂有协同作用,可加重肌松剂的神经肌肉阻滞作用,增加产后出血的风险。
4.促胎儿肺成熟 密切监护胎儿宫内生长情况,警惕FGR发生,目前循证医学认为宫内能量治疗无效。可根据病人饮食营养摄入综合考虑,如考虑存在营养摄入不足可予能量等支持药物,但如为胎盘或胎儿因素宫内治疗无效。考虑7天内可能终止妊娠孕妇,可给予地塞米松6mg静脉或肌内注射,12小时一次,连用4次一个疗程,以促进胎儿肺成熟,急需时可羊膜腔内一次性注射10mg地塞米松。目前推荐34周前应用,间隔7天以上可加用一疗程,不超过两个疗程。
5.保守治疗过程中 阴道大出血的风险预测(2013中华医学会前置胎盘指南)
(1) 宫颈管长度:妊娠34周前经阴道超声测量宫颈管长度,如宫颈管长度<3cm大出血而急诊剖宫产手术的风险增加。如覆盖宫颈内口的胎盘较厚(>1cm),产前出血、胎盘粘连、植入或手术风险增加。
(2)胎盘边缘出血无回声区:覆盖宫颈内口的胎盘边缘出现无回声区,出现突然大出血的风险是其他类型前置胎盘的10倍。
(3)位于前次剖宫产子宫切口瘢痕处的前置胎盘即“凶险型前置胎盘”常伴发胎盘植入、产后严重出血,子宫切除率明显增高。
6.硫酸镁保护脑神经 对于已决定在24小时之内终止妊娠的前置胎盘早产(32周之前),推荐应用一个疗程的硫酸镁以保护脑神经,由于产妇或胎儿状况需要急诊剖宫产时,无需为了应用硫酸镁而延迟分娩。
7.终止时机 严密观察病情,期待治疗一般至36周,各项指标提示胎儿已成熟者,可适时终止妊娠,避免在出现危险时再处理及急诊终止妊娠。对无反复出血者可延长至足月。
(二) 终止妊娠
1.紧急剖宫产 出现大出血甚至休克,为了挽救孕妇生命应立即终止妊娠。无需考虑胎儿情况。剖宫产可在短时间内娩出胎儿,结束分娩,对母儿相对安全,是处理前置胎盘的主要手段。临产后诊断的部分性或边缘性前置胎盘,出血量多短期无法经阴分娩也推荐急诊剖宫产。
2.择期剖宫产 完全性前置胎盘必须以剖宫产终止妊娠。近年来对部分性及边缘性前置胎盘亦倾向剖宫产分娩。无症状的前置胎盘合并胎盘植入可于妊娠36周后终止妊娠。无症状的完全性前置胎盘妊娠达37周终止妊娠。边缘性前置胎盘满38周考虑终止妊娠;部分性根据胎盘遮挡宫颈内口情况37~38周终止妊娠。
3. 阴道分娩 适用于边缘性前置胎盘、低置胎盘,出血不多、头先露、无头盆不称及胎位异常,且宫颈口已开大、估计短时间内分娩者。阴道检查需在备血、输液条件下,首先以一手示、中两指轻轻行阴道穹隆部扪诊,如感觉手指与胎先露部之间有较厚的软组织,应考虑前置胎盘,如清楚感觉为胎先露,则可排除前置胎盘;然后,可轻轻触摸宫颈内有无胎盘组织,确定胎盘下缘与宫颈内口的关系,如为血块则易碎,若触及胎膜可刺破胎膜,使羊水流出,胎先露部下降压迫胎盘而减少出血。并加强宫缩促使胎头下降压迫胎盘而止血。一旦产程停滞或阴道流血增多,应立即剖宫产结束分娩。
4.紧急转送 如无输血、手术等抢救条件时,应立即在消毒下阴道填塞纱布、腹部加压包扎、开通静脉输液通路后,由医务人员亲自护送至附近有条件的医院治疗。
期待过程中筛查与否,特别是GBS感染,预防性使用抗生素。终止妊娠时在胎盘剥离后预防性使用抗生素。